套细胞淋巴瘤怎么治?(第三篇:先靶向后化疗,套淋治疗的逆向突破)
第一个:WINDOW-1研究
这个研究简直是颠覆传统,另辟蹊径。为什么这么说?
以前咱们不都是,上来先化疗嘛,然后复发了,进展了,咱们再靶向药,你看NCCN指南,二线治疗也才基本上是靶向药。一线除了Triangle研究以外,全部都是化疗。
而这个Window-1就是反其道而行之,先靶向,然后再化疗。
其理念是,先用靶向药压的差不多了,病人也没什么痛苦,然后最后再用化疗,把根儿给他除了。
这样一来,化疗的疗程也不用打那么多,有的4个就行。
这个研究的数据一出,整个淋巴瘤治疗界,一片哗然。我们来看:
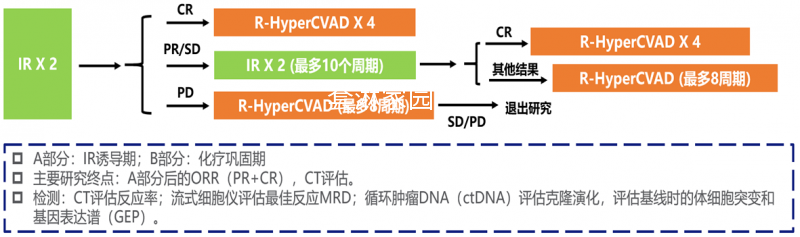
试验一共招募131名患者,都是年轻人,年龄跨度是49-60岁。但是这个图比较复杂,我来解释一下。
这个方案,分成了两个阶段(绿色的是A阶段和橙色的是B阶段),A是靶向,B是化疗,所以就是“先靶后化”。
总体流程:
- IR(伊布替尼+美罗华)先治疗2个疗程(伊布替尼+美罗华),然后就评估。
- 如果CR(完全缓解)了,则立刻进入到B阶段,即强化疗(R-HCVAD)打4个。
- 如果没有CR,是PR(部分缓解)/SD(没进展没缓解),则继续IR,最多再来10个疗程,期间每2个疗程进行评估。
- 若中途CR了,则立刻进入B阶段,即强化疗(R-HCVAD)打4个。
- 若一直没有CR,那总计IRx12个疗程结束后,强制进入B阶段。但这个时候,强化疗(R-HCVAD)最多打8个。如果在这8个疗程中,CR了,则后面的疗程就相应减少。
- 若在强化疗的B阶段期间,肿瘤无变化甚至还进展了,则患者出组。
- 治疗完成后,不移植,也不维持。回家该干啥干啥。
这么复杂的一个设计,大家猜猜看效果怎么样:
我们分阶段来评估,
A阶段(伊布替尼+利妥昔单抗)结束时:
- 总体有效率=98%,CR率=88%,也就是所有人治疗都有效,都出现了缓解,其中完全缓解的高达88%,部分缓解的10%,是不是很厉害。中位至CR时间为5个月,也就是有一半的人5个月就完全缓解了。
那么,问题来了,这么好的数据,依然有人不能CR,是谁?为啥他们不能CR,这个试验给出了结论,他们把TP53突变的,和没有突变的,分开分析了一下。结果发现:
- TP53没有突变,CR率为91%
- TP53突变了,CR率为55%
所以有TP53突变的,接近一半,都CR不了。
B阶段(强化疗R-HCVAD)后,ORR(总体有效率)依然高达90%,其中CR为89%,中位治疗=4个疗程

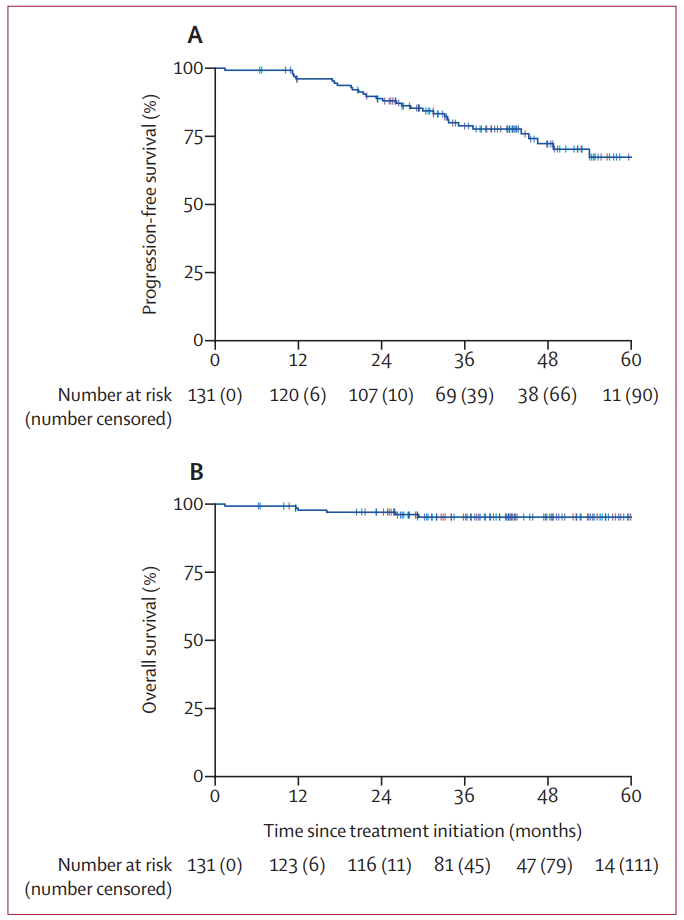
中位随访42个月,中位PFS和OS均未达到(未达到是好事儿,说明复发和死亡的人数,连一半都还没到呢)。
那么3年PFS和OS率分别为79%和95%,也就是3年有79%的人不会复发,21%的人复发。
5年PFS和OS率分别为67%和95%,也就是5年有67%的人不会复发,33%的人复发。
5年后,95%的患者都继续存活。
数据太漂亮了,什么概念,就是只要用这个方案,基本都有效,不能完全缓解的也只有10%多一丢丢,其他都是完全缓解,多牛啊。。。
但是,这个试验,后面柳叶刀发表评论说:存在一定的局限性。哦?怎么个局限了,局限在从刚开始的患者招募上,就有了倾向性。什么倾向?低危的患者很多,按照sMIPI来评分,80%属于低危,12%中危,高危的只有8%。
所以,这个研究最后得出了一个结论,就是:
基于本研究,作者认为中/低危套细胞淋巴瘤患者,更适合一线无化疗策略。
这为特定的新诊断的套细胞淋巴瘤患者,未来减少化疗奠定了基础。
注意:研究最后给出一个警告,如果你属于高危亚组(母细胞样或多形性套细胞淋巴瘤、TP53突变、复杂染色体核型、诱导后未CR和Ki-67≥30%的),那么你的进展风险仍然较高,该方案可能还是存在不足。
第二个:WINDOW-2研究
前面讲了Window-1研究,数据那么好。。。研究者们就在想,那我能不能再搞个数据更好的,于是乎,就有了这个Window-2研究。这一次,他们加入了维奈克拉(维耐托克),来看看是否能够达到绝佳的治疗效果。
大家来看:
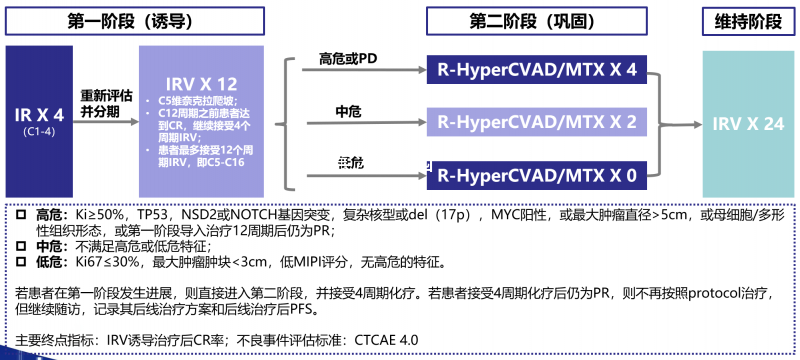
本研究纳入50例患者,年龄跨度35-65岁,中位57岁,流程如下:
- 所有患者,先IR用四个疗程。
- 然后,所有患者重新评估并分期。从第5疗程开始,加维奈克拉,进行剂量爬坡。
- 若第12个疗程之前达到CR,将继续接受4个周期IRV,总计16个疗程。然后进入第二阶段。
- 接下来就有讲究了,会按照患者的基因突变等特征来进行区分。
- 若为高危患者:即Ki67≥50%,或有TP53、NSD2或NOTCH基因突变,有复杂核型,或del(17p),或MYC阳性,或最大肿瘤直径>5cm,或母细胞/多形性的均为高危,则第二阶段要继续4个疗程的强化疗(R-HCVAD)。
- 若为中危患者:即不满足高危或低危特征的,则第二阶段要继续2个疗程的强化疗(R-HCVAD)。
- 若为低危患者:即Ki67≤30%,最大肿瘤肿块<3cm,低MIPI评分,无高危的特征。则就不进行化疗了,没有第二阶段了,直接结束。这就相当于完全无化疗方案了。
我们来看一下结果:
- 第一阶段:最佳总缓解率(ORR)为96%,CR率为92%。
- 第二阶段,最佳总缓解率(ORR)保持为96%,CR率为92%。
- 第一阶段患者达到最佳缓解的中位疗程数为8个疗程。
- 中位随访24个月,中位PFS和总生存期(OS)未达到(2年PFS率:92%,2年OS率:90%)。
- 关键点来了:这个研究中,高或低Ki-67、患者是否存在TP53异常以及不同危险分层的患者之间PFS或OS均无显著性差异。这说明这个方案,很有可能会消除或者部分消除这些危险因素带来的不良预后。
- 但是,母细胞/多形性的,中位PFS和OS,却显著短于经典型MCL患者。说明这个方案,还是搞不定母细胞/多形性患者。
最后,这个方案也得出一个结论,就是危险分层给予不同强度的化疗,显著提高了所有患者的生存。
这个结论其实很关键,全靶向想的很好,舒服无痛苦,但是生存期,不见得比“靶向+化疗”更长。
这是因为,化疗,打的更深。越深,就越不容易复发,越不容易复发,生存期就越长!
